一般皮膚科診療
アトピー性皮膚炎
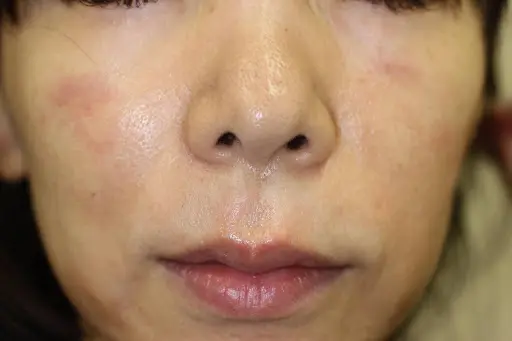
アトピー性皮膚炎は、かゆみを伴う慢性的な皮膚の病気で、免疫が過剰に反応したり、皮膚のバリア機能が弱くなったりすることで起こると考えられています。乳幼児のころに発症することが多いですが、思春期や大人になってからも症状が続くことがあります。
たとえば、「生後4か月健診を受けた赤ちゃんのうち、約16%にアトピー性皮膚炎の症状が見られましたが、そのうちの約70%は1歳半の時点で症状がほとんど治まっていた」という報告もあります。
治療は、ステロイドやタクロリムス軟膏などの外用薬で炎症を抑えることが基本です。症状が強い場合は、免疫の働きを調整するバイオ製剤を使うこともあります。また、アレルギーの原因となる物質(アレルゲン)を避ける生活環境の見直しや、保湿剤で皮膚のバリアを守ることも大切です。
当院では、小さなお子さんから大人の方まで幅広く診療しており、ご家族でのご相談も歓迎しています。
治療方法
アトピー性皮膚炎、湿疹、乾燥湿疹にはステロイド塗り薬、かゆみ止め内服薬、プロトピック、コレクチムなどの免疫抑制剤軟膏、保湿剤を組み合わせて、症状に応じて治療しております。
また、当院では新しい治療法として、バイオ製剤であるデュピクセント注射治療を行っています。
湿疹・接触皮膚炎
接触皮膚炎とは、皮膚がある特定のものに触れることで赤みやかゆみ、湿疹などの炎症が起こる皮膚の病気です。原因となるものは、金属や化粧品、洗剤、植物、衣類の素材などさまざまで、日常生活の中に多く潜んでいます。原因がはっきりしない場合には「湿疹」と呼ばれることもあります。
接触皮膚炎には大きく分けて、刺激性接触皮膚炎とアレルギー性接触皮膚炎の2つに分けられます。
刺激性接触皮膚炎は、刺激の強い物質(例:食器用洗剤など)に触れることで、誰にでも起こる可能性があるタイプです。
アレルギー性接触皮膚炎は、特定の物質に対して体がアレルギー反応を起こすタイプで、アレルギーがある人だけに生じます。アレルギー性の場合は「パッチテスト」という検査で原因物質を調べることも可能ですが、すべての原因が特定できるとは限りません。
皮膚の赤みやかゆみ、湿疹などの症状が続く場合は、原因を突き止めるためにも早めの受診をおすすめします。
治療方法
治療では、まず原因となる物質との接触を避けることが最も重要です。症状が出ている場合には、炎症を抑えるためにステロイド外用薬や抗アレルギー薬の内服を使用します。また、保湿ケアを併用することで皮膚のバリア機能が回復し、再発の予防にもつながります。
湿疹や接触皮膚炎の原因を調べる方法として「皮膚貼付試験(パッチテスト)」があります。日本人が日常生活で触れる機会の多い22種類のアレルゲンを用いた「ジャパニーズ・スタンダード」と呼ばれる検査方法で、原因物質の特定に有効です。
ただし、検査費用は保険適用でも自己負担額が5,000円を超えることがあり、また数日間はシャワーや入浴を控えていただく必要があるため、実施の時期としては夏以外の季節をおすすめしております。ご希望の方はお気軽にご相談ください。
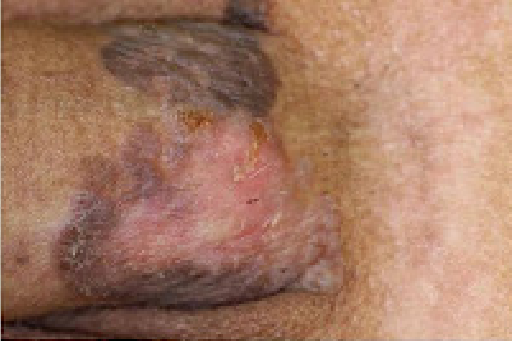
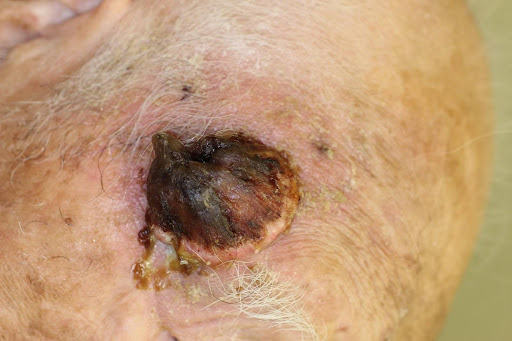
治療症例
※以下には皮膚の疾患に関する症例写真が含まれています。症状の理解のために掲載していますが、一部に刺激的な画像が含まれる可能性があるため、ご注意ください。(タップすると画像が拡大されます)
症例①
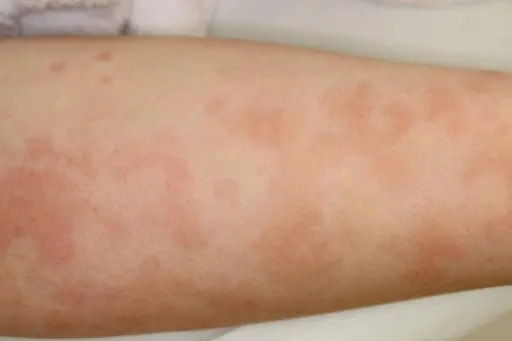
蕁麻疹
蕁麻疹(じんましん)は、突然皮膚に赤く盛り上がった発疹(膨疹)が現れ、数時間以内に自然に消えていくという特徴を持つ皮膚の病気です。強いかゆみを伴うことが多く、発疹は体のどこにでも出現し、時には広い範囲に広がることもあります。
引き金となる原因は、食べ物、薬、感染症、温度の変化、発汗など多岐にわたりますが、明確な原因が特定できない「特発性蕁麻疹」も少なくありません。
蕁麻疹は大きく2つに分けられます。短期間でおさまる「急性蕁麻疹」と、1か月以上にわたって症状が続く「慢性蕁麻疹」です。慢性蕁麻疹では原因がはっきりしないことが多く、根気強く治療を続けていく必要があります。
治療方法
蕁麻疹の治療では、まず抗ヒスタミン薬や抗アレルギー薬の内服が基本となります。これらの薬で十分な効果が得られない場合には、薬の種類や服用量を調整しながら治療を続けます。また、症状が強い場合には免疫を調整する薬の使用を検討することもあります。
当院では、一般的な内服治療に加えて、重症の蕁麻疹に対して注射製剤による治療も行っています。長引くかゆみや発疹でお困りの方は、お気軽にご相談ください。
単純性疱疹・帯状疱疹
単純性疱疹と帯状疱疹は、いずれもウイルスによって引き起こされる皮膚の感染症です。
単純性疱疹は「単純ヘルペスウイルス(HSV)」が原因で、口元や陰部などに小さな水ぶくれが繰り返し出現するのが特徴です。一度感染するとウイルスは体内に潜伏し、発熱、疲労、日焼け、摩擦などのきっかけで再発することがあります。再発を繰り返す方も多く、再発を予防する治療法も検討されます。
帯状疱疹は、「水痘・帯状疱疹ウイルス(VZV)」が原因で発症します。これは、過去に水ぼうそうにかかったことがある人の体内に潜伏していたウイルスが、加齢やストレス、病気などによる免疫力の低下によって再活性化し、皮膚に沿って帯状に水ぶくれや痛みを引き起こします。
特に帯状疱疹は高齢の方に多く、強い神経痛を伴うことがあり、まれに「帯状疱疹後神経痛」という後遺症が長く続くことがあります。そのため、早めの治療開始がとても大切です。また、高齢者の方には、帯状疱疹ワクチンの接種も予防として推奨される場合があります。
治療方法
どちらの疾患も、抗ウイルス薬による治療が基本です。内服薬や外用薬を使って、ウイルスの増殖を抑え、症状の改善を図ります。発症後、できるだけ早く治療を始めることで、症状の悪化や後遺症のリスクを減らすことができます。
単純性疱疹で再発を何度も繰り返す方には、症状が出そうなときに自分の判断ですぐに治療を始める「PIT(Patient Initiated Therapy:患者主導治療)」という方法もあります。発症の兆しを感じた段階で内服を開始することで、悪化を防ぎやすくなります。
症状が重い場合や全身に広がるような場合には、入院による治療が必要になることもあります。痛みや皮疹が気になる方は、お早めにご相談ください。
イボ(尋常性疣贅)
イボ(医学的には「尋常性疣贅」といいます。)は、ヒトパピローマウイルス(HPV)の感染によって、皮膚にできる小さく硬い隆起です。手足の指や足の裏、顔などさまざまな部位に現れ、他の部位へも広がる可能性があります。
通常は痛みを伴わないことが多いですが、足の裏など圧力がかかる部分にできると、歩行時に痛みや違和感が出ることがあります。また、ウイルス性の疾患であるため、放置すると周囲に感染が広がったり、数が増えたりすることもあります。
そのため、イボは早めの発見と治療が大切です。初期のうちは魚の目やタコとの区別がつきにくいこともありますが、「これがイボかどうかわからない」という段階でも、ぜひご相談ください。当院では、お子さまから大人の方まで幅広く対応しております。
治療方法
イボの治療では、ウイルスを取り除くことを目的として、症状や部位、患者様の年齢などに応じて複数の方法を使い分けています。
- 液体窒素療法
最も一般的なのは、液体窒素を使った凍結療法です。−196℃の低温の液体窒素を綿棒やスプレーでイボにあて、ウイルスに感染した皮膚組織を凍らせて壊死させ、自然に脱落させる方法です。
処置の際に冷凍やけどのような痛みがあり、10〜20分ほどジンジンする痛みを感じることがあります。その後2〜3日で黒いかさぶたができ、2週間ほどでイボが取れることが多いですが、ウイルスが深く入り込んでいる場合や足裏のイボなどは治癒までに時間がかかることもあります。治療後に血豆や水ぶくれができた場合は受診が必要です。
この治療は通常1〜2週間に一度通院していただき、順調な場合は2〜3回で治りますが、根が深い場合には6か月〜1年ほどかかることもあります。 - SADBE療法
痛みを嫌がるお子さまや、液体窒素療法が難しい方には、SADBE療法(スクアリック酸ジブチルエステル外用療法)を行うこともあります。
これは、イボに塗った薬剤であえてかぶれを起こさせることで免疫反応を引き出し、ウイルスを排除する方法です。痒みが出る場合がありますが、比較的やさしい治療法です。 - CO2レーザー(炭酸ガスレーザー)
また、炭酸ガスレーザー(CO₂レーザー)による治療も選択肢の一つです。特に足の裏や爪のまわりなど治りにくいイボに対して有効ですが、足の裏では治療後に瘢痕(はんこん:傷あと)や歩行時の痛みが残ることがあり、爪周囲では爪の変形が残る可能性があるため、慎重に適応を判断します。
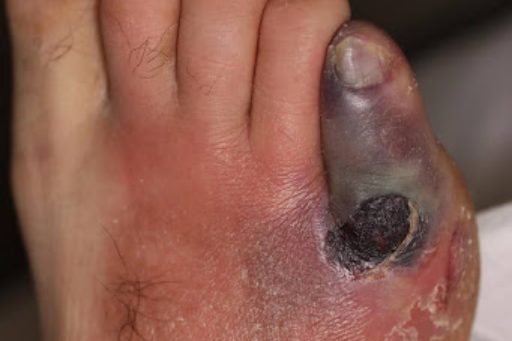
糖尿病性足病変
糖尿病性足病変とは、糖尿病によって引き起こされる足のさまざまなトラブルの総称です。血糖値の高い状態が長く続くと、神経がダメージを受けたり、血流が悪くなったりするため、足の感覚が鈍くなったり、小さな傷が治りにくくなったりします。
このような状態では、ちょっとした靴ずれややけどに気づかずに放置してしまい、それが悪化して感染や潰瘍(かいよう:皮膚や組織が深く傷つくこと)を引き起こすこともあります。さらに重症化すると、壊疽(えそ:組織が死んでしまう状態)に至り、足の一部を切断せざるを得ないこともあります。
初期の段階では、足のしびれ、皮膚のひび割れ、魚の目などがみられます。痛みや違和感を感じにくくなるため、小さな異常にも気づきにくくなります。糖尿病のある方にとって、毎日の足の観察やフットケアはとても大切です。早期に異変に気づき、適切なケアを行うことで、重症化を防ぐことができます。
治療方法
糖尿病性足病変の治療は、まず何よりも血糖コントロールをしっかり行うことが基本です。血糖値を安定させることで、傷の治癒力を高め、感染のリスクを抑えることができます。
そのうえで、足に合った靴を選ぶための指導や、傷のある部位には外用薬を使った局所治療を行います。傷が感染している場合には、症状に応じて抗菌薬を使用し、必要に応じて壊死した組織を取り除く処置(デブリードマン)も行います。
さらに、血流の悪化が見られる場合には、大学病院などの専門医と連携し、血管外科やカテーテル治療による血流の改善治療を行うこともあります。こうした早期の対応が、足を守るためには非常に重要です。
とびひ・蜂窩織炎・丹毒
「とびひ(伝染性膿痂疹)」「蜂窩織炎(ほうかしきえん)」「丹毒(たんどく)」はいずれも細菌によって起こる皮膚の炎症性疾患です。いずれの疾患も、皮膚に赤みや腫れ、痛み、熱をともないますが、それぞれの原因や症状の進み方には違いがあります。
とびひは、主に小さなお子様によく見られる皮膚の感染症で、虫刺されや湿疹などを掻いてできた傷から黄色ブドウ球菌などが感染することで、水ぶくれやただれが広がっていくのが特徴です。感染力が非常に強いため、家族間や保育園・学校などで広がる可能性があり、注意が必要です。また、近年は抗生剤の効きにくい耐性菌による感染も問題になっています。
蜂窩織炎は、皮膚のさらに奥の脂肪層まで炎症が広がる細菌感染症で、成人に多くみられます。皮膚の腫れや赤みだけでなく、発熱やだるさ、悪寒などの全身症状が出ることがあります。特に糖尿病や免疫力の低下している方では重症化しやすく、早めの対応が重要です。
丹毒は蜂窩織炎の一種で、連鎖球菌(溶連菌)という細菌によって起こります。顔や足などにみられることが多く、皮膚が鮮やかな赤色に腫れあがるのが特徴です。いったん治っても繰り返し再発することがあります。
治療方法
これらの疾患の治療では、抗菌薬(内服または点滴)の使用が基本になります。早い段階で適切な治療を行えば、比較的短期間で改善することが多いですが、放置すると膿がたまったり、皮膚が壊死したり、さらには敗血症(重い全身感染)に進行する可能性もあるため、早めの受診が大切です。
とびひと診断された場合は、抗生剤の内服とあわせて、皮膚を清潔に保つことがとても重要です。石鹸を使った丁寧な洗浄が感染の広がりを防ぎ、治りを早めます。
実際、富山大学小児科の研究では、「1歳半のときに入浴時に石けん類を毎回使用していたお子さんの方が、ときどき使う、またはほとんど使わないお子さんに比べて、3歳時点でアトピー性皮膚炎や食物アレルギーを発症している割合が少なかった」と報告されています。
このように、石けんを使って皮膚を清潔に保つことは、細菌感染の予防・治療に加え、アレルギー疾患の予防にも重要な役割を果たしています。
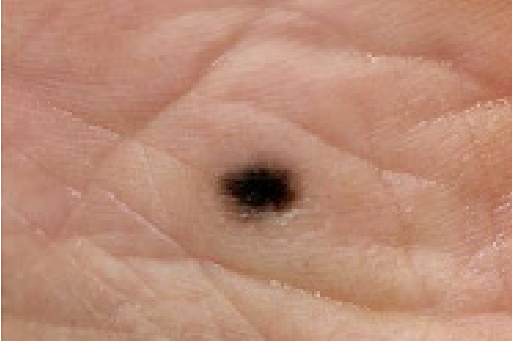
皮膚腫瘍
皮膚腫瘍とは、皮膚にできる「できもの」の総称で、良性のものから悪性のもの(皮膚がん)まで幅広く存在します。
良性腫瘍には、たとえば粉瘤(ふんりゅう/アテローム)や脂漏性角化症(しろうせいかくかしょう:老人性いぼ)、脂肪腫などがあり、痛みはないものの、見た目の変化や違和感、感染や破裂のリスクがあるため、切除を希望される方もいらっしゃいます。
一方、悪性腫瘍、いわゆる皮膚がんには、基底細胞がん、皮膚有棘細胞がん、悪性黒色腫(メラノーマ)などがあり、早期の発見と治療が非常に重要です。特に皮膚がんは高齢者や日光にさらされやすい部位(顔、手、腕など)に多くみられます。
しみやほくろが「急に大きくなった」「かさぶたや出血を繰り返す」「形や色に左右差がある」などの変化がある場合は、悪性の可能性も考えられるため、放置せずにご相談ください。
治療方法
皮膚腫瘍の診断には、まず視診・触診を行い、必要に応じてダーモスコピー(拡大鏡による観察)や皮膚生検(組織の一部を採取して顕微鏡で調べる検査)を実施します。
良性の腫瘍であっても、感染や破裂を繰り返す場合や、日常生活に支障をきたす場合には、切除をおすすめすることがあります。また、悪性が疑われる場合には、大学病院などの専門機関と連携し、迅速な診断と治療を進めます。
当院では、「気になるできもの」「ただのほくろかも?」といった小さなご不安にも丁寧に対応し、必要に応じて検査・処置をご提案しています。特に自己判断は禁物ですので、早めに医師の診察を受けることをおすすめします。
また、首まわりによく見られるアクロコルドン(スキンタッグ、小さなやわらかいイボ)に対しては、炭酸ガスレーザー(CO₂レーザー)による除去も行っています。短時間で済み、痛みも比較的少ないため、見た目が気になる方にも対応可能です。
円形脱毛症
円形脱毛症は、頭皮や眉毛、ひげなどに突然コイン状の脱毛があらわれる自己免疫性の疾患です。本来は体を守るはずの免疫が、誤って毛根を攻撃してしまうことが原因と考えられています。ストレスや疲れ、生活の変化などが発症のきっかけになることもあります。
症状の現れ方には個人差があり、1〜2か所だけ円形の脱毛斑ができる軽症のタイプから、頭髪全体が抜ける「全頭型」、さらに全身の体毛まで抜けてしまう「汎発型」まで、重症度はさまざまです。
治療方法
治療は、脱毛の範囲や進行の程度に応じて選択されます。軽症の場合には、ステロイドの外用薬や塩化カルプロニウム液といった薬剤を使って、局所的な治療を行います。中等症以上の症例では、ステロイドの局所注射や内服治療、紫外線療法(エキシマライト・PUVA)などを組み合わせて治療を進めていきます。
さらに近年では、JAK阻害薬という新しい内服薬も登場しており、治療の選択肢が広がっています。ただし、どの治療法も効果に個人差があるため、根気よく経過を見守りながら治療を続けることが大切です。
特に重症例(脱毛範囲が頭皮の25%を超える多発型、全頭型、汎発型など)では、SADBE外用療法という免疫を調整する治療法が第一選択として推奨されています。年齢に関係なく行える治療で、症状に応じて適切に対応いたします。
白斑
白斑(はくはん)は、皮膚の一部の色素が抜け、白く見えるようになる疾患です。なかでも「尋常性白斑」が最もよく見られるタイプです。皮膚の色を作るメラニン色素は、メラノサイトという細胞で作られますが、このメラノサイトが何らかの原因で破壊されることで白斑が発症します。
原因としては自己免疫の関与が示唆されており、甲状腺疾患や糖尿病などの自己免疫疾患と関連していることもあります。発症する年齢は幅広く、小児から高齢者まで見られます。
症状は見た目の変化による心理的な影響が大きく、早期に気づいて治療を開始することが大切です。初期の段階では、色素が再び戻る(再色素化)可能性もあるため、早めの受診が勧められます。
治療方法
白斑の治療では、ステロイド外用薬やタクロリムス軟膏などの免疫調整薬を使って皮膚の炎症を抑えたり、メラノサイトの働きを助けたりします。また、紫外線療法(ナローバンドUVBやエキシマライト照射)も効果が期待できる治療のひとつです。
状態によっては、ステロイドの局所注射を行うこともあります。これらの治療を組み合わせて行うことで、色素の再生を促し、白斑の拡大を抑えます。
ただし、白斑は治療に時間がかかることが多く、繰り返しの治療や長期的な経過観察が必要となるケースもあります。当院では、一人ひとりの症状や経過に合わせて適切な治療を提案しておりますので、お気軽にご相談ください。
乾癬・掌蹠膿疱症
乾癬(かんせん)と掌蹠膿疱症(しょうせきのうほうしょう)は、いずれも慢性的な炎症が皮膚に生じる病気で、皮膚のターンオーバー(新陳代謝)の異常が関係していると考えられています。どちらも見た目に症状が出やすく、長期にわたる治療が必要となることから、身体的・精神的な負担を感じやすい疾患です。
乾癬は、皮膚が赤く盛り上がり(紅斑)、その上に銀白色のフケのような皮膚(鱗屑)が重なるのが特徴です。頭皮、肘、膝、腰などにできやすく、かゆみを伴うこともあります。自己免疫の異常が原因の一つとされ、遺伝的な体質に加え、肥満、糖尿病、高血圧などのメタボリックシンドロームや、一部の薬剤が発症や悪化の要因になることもあります。
掌蹠膿疱症は、手のひらや足の裏に小さな膿をもった水ぶくれが繰り返しできる皮膚疾患で、かゆみや痛みを伴います。原因ははっきりしていませんが、喫煙、歯科金属、扁桃炎などとの関連が報告されています。中には、皮膚症状だけでなく関節炎を伴う方もおり、皮膚だけでなく全身の管理が必要になることもあります。
治療方法
治療は、症状の程度や患者様のライフスタイルに応じて選択されます。ステロイド外用薬や活性型ビタミンD3の外用薬で炎症を抑えることから始め、必要に応じて紫外線療法(ナローバンドUVBやエキシマライト)や内服薬を併用します。
近年では、生物学的製剤(バイオ製剤)という注射薬による治療も登場しており、症状が重い方や関節症状を伴う方に対して有効とされています。これらの治療法を継続的に行うことで、症状の安定を目指します。
また、掌蹠膿疱症においては、禁煙が症状改善に効果を示すケースも多く、必要に応じて禁煙指導も行っています。生活習慣の見直しやストレス管理も、症状を安定させるために大切な要素です。
慢性の疾患であるため、症状が良くなっても治療を継続し、定期的な診察を受けることが大切です。当院では、患者様一人ひとりに合った治療法をご提案し、無理なく長く続けられる管理を心がけています。
赤あざ(血管腫)・毛細血管拡張症
赤あざ(血管腫)や毛細血管拡張症は、皮膚の浅い血管が異常に増殖・拡張することで赤く見える皮膚症状です。生まれつき存在する先天性のものもあれば、加齢や紫外線、ステロイド外用剤の長期使用などによって後天的に現れるものもあります。
赤あざの一種である「毛細血管奇形(単純性血管腫)」は、出生時から皮膚に赤紫色のあざが見られるもので、加齢とともに色が濃くなったり、盛り上がったりすることがあります。この毛細血管奇形に対しては、色素レーザー治療が主に用いられます。
また、「乳児血管腫(いちご状血管腫)」は乳幼児期に発症する良性の血管腫で、日本人の発生率は約1〜2%、男女比は1:2〜3で女児に多く見られます。好発部位は頭頚部が59%、体幹24%、四肢17%とされ、特に顔まわりにできやすい傾向があります。
治療方法
乳児血管腫は多くの場合、自然に退縮することもありますが、急激に大きくなる場合や、視覚・呼吸に影響する部位にできた場合には治療が必要です。治療としてはプロプラノロール内服療法が有力であり、必要に応じて色素レーザー治療との併用や代替治療としても用いられます。ただし、心疾患や喘息などの持病がある新生児や、生後5週未満の赤ちゃんにはこの内服療法は適応外となることがあります。
当院には血管腫治療用のレーザー機器の設備がないため、レーザーによる治療をご希望の方には、同じ医療法人もみじ会の「北綾瀬皮膚科」での治療をおすすめしています。
青あざ・茶あざ・外傷性色素沈着症
青あざや茶あざ、外傷性色素沈着症は、皮膚の色素が異常に沈着・分布することによって見た目に影響を与える皮膚疾患です。いずれも痛みなどの自覚症状は少ないことが多いですが、顔など目立つ部位にできた場合には、心理的なストレスや美容的な悩みにつながることもあります。
青あざの代表的なものには、「太田母斑」や「蒙古斑(もうこはん)」があります。蒙古斑は乳児期にお尻や背中に見られる青いあざで、多くは成長とともに自然に消えていきますが、まれに成人後も残ることがあります。太田母斑は主に顔に現れることが多く、自然に消えることは少なく、見た目の問題から治療を希望される方が多い疾患です。
治療方法
これらのあざや色素沈着に対しては、レーザー治療が主な治療法となります。特にQスイッチレーザーは色素に選択的に反応し、周囲の皮膚に大きなダメージを与えずに色素を薄くすることができます。
当院では、Qスイッチルビー・レーザーを用いた治療が可能です。太田母斑や残存蒙古斑、外傷性色素沈着など、症状に応じて適切な出力や照射回数を調整しながら、安全に治療を行っています。
多汗症・腋臭症(わきが)
多汗症および腋臭症(わきが)は、汗の量やにおいに関する悩みを引き起こす皮膚疾患で、学校や職場、プライベートなどの日常生活において対人関係や自己イメージに影響を与えることがあります。いずれも思春期から成人にかけて症状が目立ちやすく、精神的なストレスとの関係も深いとされています。
多汗症は、必要以上に汗が出てしまう状態で、特に**手のひら、足の裏、脇の下などに多く見られる「原発性局所多汗症」**が一般的です。原因ははっきりしていませんが、緊張や不安などの精神的な要因で悪化することがあり、試験や会議、対人場面などで困るケースも少なくありません。
腋臭症(わきが)は、脇の下にあるアポクリン腺から分泌される汗が、皮膚に存在する常在菌によって分解されることで特有のにおいを発する状態です。多くの場合、家族に同様の症状を持つ方がいるなど、遺伝的な要素が関与しているとされています。
治療方針
多汗症に対しては、まず制汗効果のある外用薬を使用するのが一般的です。エクロックゲル(抗コリン薬)、ラピフォートワイプ、アポハイドローション、塩化アルミニウム液などがあり、症状の程度や生活スタイルに応じて使い分けます。
これらの外用治療で効果が不十分な場合には、ボツリヌストキシン(ボトックス)注射による治療も有効です。汗腺の働きを一時的に抑えることで、発汗量を大きく減らすことができます。
腋臭症についても、外用剤でにおいを抑えることが可能な場合が多いですが、症状が強く、日常生活に支障がある場合には、外科的治療(手術)を検討することもあります。
診療予約
reserve
当院は予約制です。WEBまたはお電話にてご予約ください。
当日のご予約も可能です。
WEB予約に空きがない場合でも、お取りできることがございますので、お気軽にお電話でお問い合わせください。
混雑状況によりお待ちいただく場合がございますが、あらかじめご了承ください。